- Autor Curtis Blomfield blomfield@medicinehelpful.com.
- Public 2023-12-16 21:30.
- Última modificação 2025-01-24 09:07.
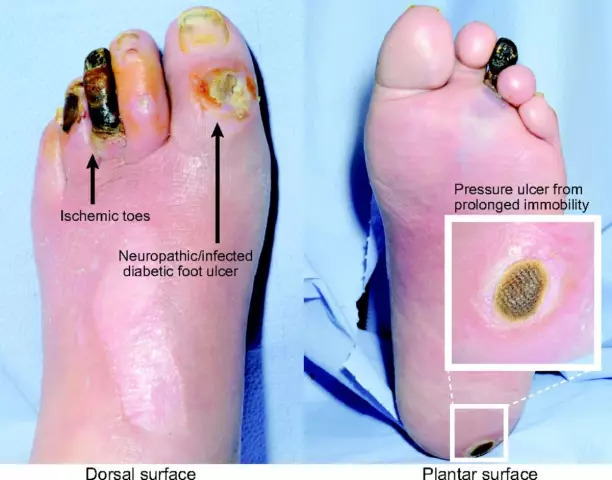
O pé diabético é um complexo de alterações anatômicas e funcionais que podem ocorrer em pacientes diabéticos. Em geral, a patologia é uma lesão grave da pele, artérias e capilares, osso, tecido muscular e células nervosas. Embora existam muitos fatores que causam o desenvolvimento do pé diabético (a foto só dará uma ideia parcial desse problema), sua principal causa é o efeito tóxico do açúcar no sangue.
Alta concentração de glicose leva a inervação prejudicada e suprimento de sangue para as extremidades inferiores. No contexto de diabetes mellitus e cargas naturais no pé, os tecidos moles são danificados e posteriormente destruídos. A taxa de progressão da doença é amplamente determinada pela duração do curso da doença subjacente e pela qualidade do seu tratamento. Pé diabético, em termos simples,é uma das complicações mais perigosas do diabetes.
Por que os tecidos moles das pernas são afetados
Como essa síndrome ocorre tardiamente no desenvolvimento do diabetes, suas causas estão diretamente relacionadas à exposição prolongada de pequenos e grandes vasos ao açúcar, presente em concentrações destrutivas. Nos diabéticos, todos os órgãos internos, músculos, ossos, cartilagens sofrem, mas como os membros inferiores (especialmente os pés e tornozelos) estão localizados longe do coração, seu suprimento sanguíneo piora devido à doença. Além disso, sabe-se que o diabetes mellitus mal controlado pode provocar o desenvolvimento de aterosclerose e outras doenças vasculares que interferem na circulação sanguínea normal.

Um paciente diabético acaba desenvolvendo neuropatia periférica, na qual praticamente deixa de sentir lesão no pé, e como a pressão máxima do peso ao caminhar recai sobre os membros inferiores, as feridas cicatrizam por muito tempo. Os nervos danificados não permitem que o paciente sinta totalmente as pernas. Nos estágios iniciais de um pé diabético (é difícil ver alterações chocantes na foto), os pacientes nem sempre conseguem determinar a posição das pernas e dos dedos ao caminhar e se equilibrar. Uma pessoa saudável com inervação normal sente que seus sapatos estão esfregando sua pele ou uma pedra entrou em seu sapato e a impede de andar mais. Um paciente com diabetes, por outro lado, pode não perceber uma pedra, arranhão ou calo.
Uma infecção fúngica carrega um perigo semelhanteepiderme ou unhas, portanto, aos primeiros sintomas de danos ou danos bacterianos à pele, é urgente ser examinado. Uma pessoa que sofre de diabetes há mais de um ano não pode ignorar nem uma “ninharia” como uma unha encravada.
Quem está em risco
A chance de desenvolver úlceras de perna diabéticas aumenta várias vezes se o paciente:
- Frequentemente sente dormência, formigamento ou sensação de queimação nos membros inferiores.
- Tem histórico de patologia dos vasos periféricos que impedem a circulação sanguínea adequada.
- Usa sapatos de baixa qualidade e mal ajustados. Sapatos selecionados incorretamente são desconfortáveis e, se uma pessoa saudável sentir isso, um paciente com diabetes pode não notar manchas vermelhas e calos por um longo tempo.
- Sofre de anormalidades nos pés (como pés chatos ou hálux valgo).
- Ele tem diabetes há mais de 10 anos.
- Fuma e abusa do álcool.
Se uma pessoa se enquadra em um grupo de risco, então, para evitar o desenvolvimento de um pé diabético, deve informar definitivamente seu médico sobre fatores potencialmente perigosos.

Classificação da síndrome
Com base nas causas que causam o desenvolvimento de um pé diabético, os médicos distinguem várias formas principais da síndrome:
- neuropata;
- isquêmico;
- combinado.
No primeiro caso, predominam danos às células nervosas, com pé diabético isquêmico (não são mostrados na fototêm diferenças fundamentais) há uma violação do fluxo sanguíneo. A forma combinada da doença é caracterizada por manifestações de variedades neuropáticas e isquêmicas.
Sinais de doença
Nos primeiros sintomas de um pé diabético, o tratamento (uma foto da aparência do pé é colocada na revisão) deve ser iniciado imediatamente. Suspeitando de uma doença, é urgente visitar um especialista que elaborará outras táticas de terapia. Os sinais de pé diabético incluem:
- Feridas, erosões, ulcerações, bolhas. Mesmo danos mínimos à epiderme são perigosos. Inofensivo à primeira vista, calos e calos podem se tornar uma condição favorável para a penetração de um patógeno bacteriano ou fúngico, o que complicará o já difícil curso da doença. O principal sinal de infecção é o fluxo de pus da ferida.
- Danos nas unhas. Fungos e unhas encravadas também podem causar inflamação grave na pele do pé e afetar tecidos mais profundos.
- Hiperemia. A vermelhidão da epiderme pode indicar uma infecção, especialmente se houver uma superfície de ferida aberta nas proximidades, abrasões, calos no pé.
- Coceira. Se a pele coçar constantemente, esse sintoma é frequentemente considerado um prenúncio de um pé diabético. O estágio inicial desta doença na maioria dos pacientes começa com vermelhidão, ardor e coceira intensa.

Dor persistente. Este sintoma pode indicar danos ao aparelho ligamentar, hematomas, hematomas, estresse excessivo nas pernas,sapatos apertados ou infecção
Pacientes com diabetes apresentam graves dificuldades de locomoção. A propósito, a claudicação às vezes indica o desenvolvimento da osteoartropatia de Charcot. Esta patologia é rara, mas com tratamento inadequado, quase inevitavelmente leva à incapacidade. A causa desta complicação é considerada neuropatia periférica, lesões mecânicas frequentes, osteoporose.
Na fase inicial do pé diabético, há uma mudança na sua cor. A partir do tornozelo até a ponta dos dedos, o pé pode assumir uma tonalidade diferente: do vermelho ao verde-azulado ou até mesmo preto. Junto com uma mudança na cor da pele, pode aparecer inchaço, que é um sinal de má circulação venosa.
Nos estágios mais avançados do pé diabético, os pacientes também relatam outros sintomas:
- dor em membros inferiores com irradiação para coxas e nádegas;
- limpeza que aumenta com a fadiga;
- dormência e formigamento ocasional nas pernas;
- f alta de pelos nas canelas;
- temperatura corporal alta;
- epiderme brilha, parece muito apertada, apertada.
Principais fases da doença
Dependendo da complexidade da lesão do leito vascular e das terminações nervosas nas extremidades inferiores, um estadiamento claro é atribuído ao processo patológico. O curso gradual da doença foi descrito pela primeira vez em 1997. De acordo com ele, distinguem-se os seguintes estágios do pé diabético:
- Inicial. Na foto, as lesões do estágio zero são praticamente imperceptíveis, mas seexamine o paciente de perto, você pode encontrar os primeiros sinais de osteoartrite deformante, afinamento da epiderme, tonalidade acinzentada-cianótica ou avermelhada dos tecidos, leve inchaço.
- Primeiro. Nesta fase, surge uma erosão superficial rasa, que expõe a gordura subcutânea. Músculos e tecidos mais profundos até serem envolvidos no processo necrótico.
- Segunda. Tecido muscular, tendões, ossos e articulações são afetados. Se o paciente procurar ajuda de especialistas nesta fase, o pé diabético pode ser curado sem cirurgia.
- Terceiro. Para esta fase da doença, a fusão purulenta da matéria óssea é característica. Os abscessos aparecem em tecidos profundos - áreas limitadas do processo purulento, na maioria das vezes causadas por bactérias anaeróbicas. As úlceras nas pernas emitem um odor fétido.
- Quarto. Nesta fase, a gangrena e o tarso se desenvolvem. Devido a alterações necróticas, os tecidos dos dedos ficam pretos, enquanto não há limites claros das áreas afetadas. O paciente carece completamente de sensibilidade em qualquer parte do pé. Nesta fase, o tratamento consiste, em regra, na amputação dos dedos e das partes mortas do membro. Em alguns casos, as operações também são realizadas para restaurar o suprimento de sangue para o pé.
- Quinto. É difícil imaginar como é um pé diabético nesta fase. Sem tratamento adequado, a gangrena se espalha cada vez mais alto, destruindo não apenas o pé, mas também os tecidos da perna, afetando a coxa. Para salvar a vida do paciente, a única opção de tratamento possível é altaamputação de membro.
Testes de diagnóstico
Para determinar com precisão a doença, apenas o exame e as queixas do paciente não são suficientes. A avaliação diagnóstica médica também inclui exames laboratoriais, exames instrumentais e consultas com especialistas altamente especializados. Por exemplo, pode ser necessária assistência qualificada de um angiocirurgião e um cirurgião ortopédico. Os médicos dessas especialidades estão diretamente envolvidos no tratamento de diabetes mellitus e infecções associadas a distúrbios circulatórios nas extremidades inferiores.
Os exames clínicos que são prescritos para pacientes com pé diabético representam toda uma gama de estudos. Estes incluem:
- Exame de sangue detalhado. O estudo ajudará a descobrir a presença de infecção, sua gravidade. Os indicadores de linfócitos e leucócitos ajudarão o especialista nisso - seu conteúdo aumentado indica que o corpo do paciente está lutando contra uma doença infecciosa.
- Exame de sangue para o nível de açúcar. Para pacientes com diabetes e pé diabético, isso é obrigatório.
- Exames de função renal, enzimas hepáticas e outros exames são solicitados pelo médico, se apropriado, que ele determina caso a caso.
Além dos procedimentos de diagnóstico laboratorial, um paciente com pé diabético definitivamente será encaminhado para radiografias. O estudo determinará o grau de dano ao tecido ósseo, avaliará o dano à saúde por infecção, detectará corpos estranhos em tecidos moles e até mesmodesenvolvimento inicial de gangrena, que será evidenciado por músculos porosos e lacunas na imagem.

Um subtipo de exame de raios-X é a angiografia - um método para diagnosticar os vasos sanguíneos, que envolve o uso de um agente de contraste (na maioria das vezes gadolínio). De acordo com a imagem angiográfica, é possível avaliar adequadamente a funcionalidade dos vasos, determinar o grau de elasticidade e espessura de suas paredes e a extensão do processo patológico. A cirurgia para restabelecer a circulação sanguínea deve ser precedida por angiografia, que é realizada sob anestesia local.
É possível curar o pé com pílulas
No tratamento do pé diabético (as fotos mais uma vez confirmam que o diabetes mellitus é uma doença perigosa e com risco de vida), o uso de medicamentos permite neutralizar parcialmente o alto nível de glicose no sangue e iniciar o processo de regeneração dos tecidos afetados. Como meio básico, são utilizados medicamentos dos seguintes grupos farmacológicos:
- substituição de insulina;
- antibacteriano;
- antifúngico;
- anti-inflamatório;
- analgésicos;
- antissépticos locais.
Medicamentos sistêmicos e antibióticos
Para o tratamento eficaz do pé diabético, o fortalecimento do sistema imunológico com a ajuda de imunomoduladores é de grande importância. Eles também prescrevem drogas neurotrópicas (por exemplo, Milgamma, Compligam), que contêm vitaminas B, apoiam o trabalho do coração, rins,prevenir trombose. Para melhorar o bem-estar geral do paciente, a terapia é realizada com anti-inflamatórios não esteroides, antidepressivos tricíclicos para reduzir a dor.

Os agentes antibacterianos são prescritos infalivelmente com a progressão do processo necrótico e o aprofundamento das úlceras. Normalmente, os médicos, sem esperar pelos resultados da cultura bacteriológica, que é realizada para determinar a sensibilidade da microflora patogênica, prescrevem antibióticos de amplo espectro do grupo das cefalosporinas e fluoroquinolonas:
- Zefter.
- Cifran ST.
- Avelox.
- "Tsiprolet A".
- Hinemox.
- Invanz.
Dependendo da gravidade dos sintomas do pé diabético, podem ser usadas combinações de antibióticos. Por exemplo, um par de "Clindamicina" - "Ciprofloxacina" demonstra boa eficiência mesmo com úlceras isquêmicas em estágio avançado.
Além dos antibióticos, os pacientes recebem medicamentos de ação complexa. Estes incluem a classe dos heparinóides, que têm um poderoso efeito antitrombótico. A maioria desses medicamentos está disponível em cápsulas (Sulodexide, Lomoporan), mas em alguns casos também são utilizadas soluções para infusão parenteral. Para úlceras isquêmicas complexas causadas pela destruição de vasos sanguíneos, Prostavazin, Alprostadil são prescritos. Esses medicamentos dilatam os vasos sanguíneos, minimizam a viscosidade do sangue e evitam que as plaquetas grudem umas nas outras. Mostra excelentes resultados"Trental 400" - este medicamento é mais frequentemente usado para tratar o pé diabético, pois melhora rapidamente a microcirculação nos tecidos afetados. Seus análogos têm as mesmas propriedades:
- "Vuloestimulina".
- Delaskin.
- Fuzicutan.
Para restaurar a sensibilidade do pé, cuja perda ocorreu devido a danos nas fibras nervosas, use preparações com ácido tioctico na composição. Estes incluem "Thioleptu", "Thioctacid", "Berlition".

Como lavar úlceras
Uma razão indiscutível para ir ao médico é a ausência de dor na síndrome do pé diabético. A terapia conservadora para úlceras de perna terríveis requer cuidados completos e o uso competente de medicamentos locais.
O sucesso do tratamento depende em grande parte da responsabilidade com que o paciente aborda a implementação das prescrições médicas. Extremamente importante:
- mantenha a ferida sempre limpa;
- não deixe molhar;
- trocar os curativos regularmente com os medicamentos recomendados;
- em casa use meias, chinelos;
- minimize a atividade física e a caminhada.
Especial atenção deve ser dada à limpeza e lavagem de alta qualidade da ferida com soluções antissépticas, seguida da aplicação de curativos estéreis. Os médicos acreditam que a melhor maneira de limpar a ferida é o método cirúrgico. Com a ajuda de um bisturi, partículas de tecido morto, massas purulentas podem ser removidas de uma úlcera profunda. Método de limpeza mecânicapermite que apenas tecido saudável permaneça na ferida.
Enxaguar a úlcera em casa, o paciente poderá de forma independente. Comparado à limpeza cirúrgica, este método é mais seguro. Lavar a ferida com soro fisiológico. O cloreto de sódio não tem efeitos colaterais tóxicos. Na ausência deste remédio em casa, você pode preparar uma solução de 0,9% de concentração de cloreto de sódio. Também é recomendável limpar a úlcera com uma solução “padrão” de peróxido de hidrogênio a 3% - este desinfetante remove o pus e destrói as bactérias anaeróbicas. Se for necessário lavar frequentemente a ferida, a solução de peróxido é diluída com soro fisiológico. Ambos os componentes são tomados em proporções iguais.
É conveniente usar o antisséptico Miramistin para irrigação de feridas. A propósito, esta ferramenta tem várias vantagens em comparação com soluções de manganês, iodo, verde brilhante - Miramistin não retarda o processo de cicatrização e interrompe a morte do tecido. Ao mesmo tempo, seu análogo "Chloghexidina" é usado principalmente nos primeiros estágios de um pé diabético. O fato é que esse remédio perde suas propriedades desinfetantes em um ambiente purulento.

Todos os produtos de limpeza de feridas acima são recomendados para serem diluídos se usados com muita frequência, alternando entre si, não use a mesma preparação o tempo todo.
Tratamentos tópicos
Por si só, o tratamento do pé diabético com medicamentos externos não dará nenhum resultado. Para interromper o processo patológico destrutivo, é necessáriouse anti-sépticos em combinação com o método de limpeza cirúrgica da ferida. Antes de aplicar um curativo com remédio, pomada Iruxol e Dioxicaína-P é colocada na ferida - esses agentes contêm as enzimas colagenase e protease. É necessário usar esses medicamentos com extrema cautela em caso de dano bacteriano à ferida, pois podem ter um efeito tóxico não apenas na microbiota patogênica, mas também nos tecidos saudáveis.
Úlceras nas extremidades, acompanhadas de secreção purulenta e inchaço, são tratadas com cremes e pomadas, que incluem iodo e óxido de polietileno. Estes incluem:
- "Yodopyron".
- Brownall.
- "Lavacept".
- Dioxidina.
O uso de medicamentos locais implica a inspeção regular da ferida devido ao risco de ressecamento de sua superfície durante o processo de regeneração. Para o tratamento de erosões profundas com quantidade significativa de tecido necrótico, é utilizado Purilon gel - medicamento que estimula os processos de regeneração e limpeza natural de uma ferida repleta de massas purulentas.
Cirurgia
O método radical de tratamento do pé diabético do tipo isquêmico é mais utilizado do que a terapia conservadora. Esta forma de patologia é difícil de responder a outros métodos de tratamento. A dinâmica da cicatrização da úlcera melhora drasticamente após a reconstrução cirúrgica das artérias por bypass ou intervenção endovascular. Tais operações visam restaurar o fluxo sanguíneo nas artérias da perna e nos vasos sanguíneos poplíteos. A manipulação é realizada sob anestesia local. Duranteoperações através de uma incisão externa, um cateter é inserido na artéria femoral, por onde são colocados pequenos balões - eles expandem o lúmen dos vasos e melhoram o fluxo sanguíneo.
Em caso de infecção grave e falha do tratamento, é tomada a decisão de amputar o membro. Apenas a remoção da parte do corpo afetada ajudará a impedir a propagação da infecção e salvar a vida de uma pessoa.

Prevenção e aconselhamento
O sucesso do tratamento da patologia depende em grande parte da observância de um regime poupador, minimizando o estresse físico no pé. A melhor descarga para as extremidades inferiores é o repouso no leito. Se for impossível cumpri-la por qualquer motivo, o paciente deve usar apenas sapatos ortopédicos com palmilhas especiais feitas sob medida. As muletas também podem ser usadas para reduzir a carga na perna durante a caminhada.
Se uma pessoa com diabetes corre o risco de desenvolver úlceras nos pés, ela deve se cuidar e comprar um curativo de fixação feito de materiais poliméricos. Não interfere na atividade física moderada e não irrita a superfície da ferida.
Outra medida preventiva para o pé diabético é a escolha e aplicação correta do curativo. O curso crônico da patologia torna necessário cobrir a úlcera, mas ao mesmo tempo fornecer um nível suficiente de permeabilidade para as trocas gasosas. Para isso, o mais utilizadocurativos de hidrogel e colágeno.
Prognóstico da doença
De dez pacientes com pé diabético, sete são diagnosticados com uma forma neuropática associada a danos nos nervos. Um resultado positivo do tratamento conservador é alcançado em quase 90% dos casos. Menos otimista é o prognóstico das formas isquêmica e combinada da doença. Com danos aos vasos sanguíneos, a terapia conservadora ajuda a prevenir a amputação em apenas um terço dos casos de lesões ulcerativas. Além disso, o tratamento da síndrome do pé diabético muitas vezes é complicado pelo risco de infecção secundária de uma ferida aberta, danos mecânicos que podem potencializar processos necróticos, levar à ruptura tecidual e gangrena, na qual será impossível evitar a remoção do membro.

Nos primeiros sintomas, o tratamento deve ser iniciado imediatamente. Não arrisque sua própria saúde e vida escolhendo aleatoriamente preparações farmacêuticas e remédios populares. Uma abordagem incorreta ao tratamento aumenta o risco de desenvolver gangrena, o que significa que a probabilidade de permanecer incapacitado pelo resto de seus dias aumenta automaticamente.